
PTH primaires





Au niveau national, la charge révisionnelle serait facilement calculée par les données du PMSI. Elle serait de 11 % sur la période 1999-2004, et de 13,1 % pour la seule année 2005.
De mars 2006 à novembre 2008, le registre SoFCOT rendrait compte d’une charge révisionnelle globale de 12,9 %.
Cette conformité n’aurait, dit-on, rien de surprenant ; elle ne serait que le reflet de la « cohérence entre l’activité de la poignée de chirurgiens qui implémentent le registre et (?) celle de l’ensemble de la profession. »
Et miracle de la technique, le registre serait capable de générer ces données en temps réel alors que les données du PMSI (?) demanderaient un minimum de 2 ans (?) avant d’être fiabilisées et disponibles.
Shit in et pas shit out ? ces registres à la petite semaine pour engraisser Bates puis Job…
Encore des qui ne trouvent pas que les jeunes ortho n’ ont pas déjà assez une mentalité de scribe, obsédés qu’ils sont par la « jurisprudence » et le grand mot de « traçabilité », traces jaunes comme d(él)i(re)rait Collucci, si la moto ne…
Les entorses de la cheville sont des lésions traumatiques très banales et sont observées dans une grande variété d’activités sportives.
Le mécanisme de la lésion est indirect par inversion forcée de la tibio-talienne.
Le ligament fibulo-talaire antérieur est un élément majeur du complexe du plan ligamentaire externe (LLE) de la cheville et joue un rôle important pour la stabilité de la cheville.
C’est aussi le ligament le plus souvent lésé en cas d’entorse de la cheville.
Le diagnostic de rupture sérieuse (1/40) repose non pas sur l’IRM, mais sur la recherche d’un tiroir antérieur est une manœuvre purement clinique de grande valeur, malheureusement très mal enseignée.
La grande majorité des entorses fraîches – sans tiroir – (39 sur 40 dans notre série de plusieurs centaines) peuvent être « traitées »… n’importe comment.
Elles guérissent…volontiers après des semaines en accident de trajet…
Environ une entorse du LLE sur 40 est une rupture imposant au minimum une contention plâtrée à angle droit en appui en pronation 6 semaines (Cauchoix 1951).
Ce sont ces (relativement) rares entorses laissées sans traitement ou pire en « traitements » aussi fantaisistes que coûteux (attelles de tout acabit symboliques, voire béquilles…) qui amènent les sujets à la cheville douloureuse par instabilité à accepter une restauration secondaire, parfois après de nombreuses années de gène, de leur plan ligamentaire externe.
Lors de telles restaurations, en cours d’intervention chirurgicale (simple), je trouve un LTFA constitué de 2 faisceaux dans un cas sur deux et d’un seul faisceau dans plus d’un cas sur trois.
Dans moins d’un cas sur huit, je vois et palpe, 3 faisceaux.
La hauteur globale (ou largeur) du LTFA paraît très constante (nombre de points de résinsertion fibulaire), quelquesoit le nombre des faisceaux identifiables et dont la fonction propre reste pour moi mystérieuse.
Je me distrais et surtout me cultive depuis quelques semestres déjà, en examinant avec soin TOUTES les IRMs souvent prescrites et plus encore interprétées sans but médical précis.
C’est ainsi que je corrobore mon expérience anatomique de chirurgien (1967-2009) en constatant que les faisceaux (1 à 3) du LFTA sont parfois bien visibles sur ces IRMs.
Voici une image prise chez un sujet dont l’indication d’image reste à mes yeux bien mystérieuse.
Quoiqu’il en soit, je le rassure en lui annonçant qu’il est dans la majorité (1/2) avec un LFTA variété monofaisceau :

50 pour cent de faisceau unique du LFTA en reconstruction per-op
A un second, j’annonce (cheville cliniquement sans aucun signe d’appel…), que comme plus d’un tiers de ses co(non ?) contribuables, il est de la variété « bifaisceau » sur son LFTA…

Plus d'un opéré sur 3, avec LFTAà 2 faisceaux en reconstruction per-op
Enfin, bouclier fiscal oblige, j’annonce à un privilégié (IRM de cheville d’indication toujours incompréhensible, volontiers sous CMU) que sa cheville est dotée d’un LFTA trifaisceau comme à peine 1 de ses contemporains sur 8.

Un sujet sur 8 présente à l'opération un LFTA trifaisceau
Ces 3 faisceaux individualisés le sont au mieux sur des images en plan coronal.
Le comble serait de confondre ces « variations » de la structure en 1 à 3 faisceaux du LFTA avec une rupture de ce ligament, rupture… dont le diagnostic reste clinique.
Mais tout est possible, la France est un pays riche et surtout un pays d’artistes (radiologues et impressionnistes).
Dans ce grand pays riche, Halliday donne donc des concerts « gratuits » quand il veut et à qui il veut (pas en Suisse).
La prise en charge des fractures articulaires complexes de l’extrémité distale de l’humérus (FEDH) chez le sujet âgé demeure, malgré les progrès thérapeutiques, un des grands challenges de la chirurgie traumatologique.
Ces fractures relativement rares ont une incidence qui ne cesse d’augmenter.
Une étude multicentrique collige deux cent trente-huit dossiers : 205 pour la série rétrospective, 33 pour la série prospective (recul minimum de six mois).
Les critères d’analyse des patients regroupaient les suivants :
Les critères d’analyse du traitement regroupaient les suivants :
Les résultats ont été évalués
le Mayo Elbow Performance Score (MEPS) (Morrey) et
le Quick Disability of the Arm-Shoulder-Hand (DASH), et
par les critères habituels de consolidation, de réduction et d’évolution arthrosique secondaire (selon Bröberg-Morrey) pour les ostéosynthèses et le positionnement, les complications mécaniques des implants et l’étude du scellement pour les arthroplasties.
On retrouve une grande majorité de femmes (plus de 80 %), en bon état général selon la cotation ASA (plus de 70 % ASA 1–2), autonome et vivant à domicile dans plus de 80 % des cas.
Le traitement est dominé par les ostéosynthèses (172 patients), contre 44 prothèses totales de coude (PTC) représentées en majorité par les prothèses de Coonrad-Morrey.
Les patients ayant bénéficié d’une ostéosynthèse sont moins âgés (moy. 77 ans) que ceux opérés par prothèse (moy. 81 ans).
Le recul moyen de révision était de deux ans huit mois.
Les ostéosynthèses ont donné 77 % d’excellents et bons résultats ; le taux de complications était de 20 % dont 13 % de réintervention.
Les arthroplasties ont donné 83 % d’excellents et bons résultats ; le taux de complications était de 14 % dont 6 % de réintervention.
S’il semble exister un léger avantage pour les PTC avec un score moyen de la Mayo Clinic de 84 points et de 95 points pour les études rétrospective et prospective versus 77 points et 75 points pour les ostéosynthèses, l’étude statistique ne permet pas de conclure de façon formelle.
Les indications doivent être basées sur le statut fonctionnel du patient et non sur le seul âge chronologique, ainsi que sur le degré de comminution, au mieux évalué par examen tomodensitométrique.
Schématiquement,
La notion de reconstruction non fiable ne devrait pas faire (en principe) intervenir l’expérience ou l’habileté de l’équipe chirurgicale, bien que l’ostéosynthèse de ce type de fracture nécessite une expérience sans doute encore bien supérieure en nombre de cas et technique opératoire que la prothèse, intervention déjà en elle-même délicate et à haut risque septique même en début de programme et en service sectorisé (casaques dédiées, salle dédiée…).

Déformation en valgus majeure de l'arrière-pied chez une patiente sous Enbrel...
J’ai recours ici à l’arthrodèse triple pour réaxer l’arrière-pied en cas d’instabilité secondaire
Cette arthrodèse est dite à juste titre “triple” car impliquant la fusion des interlignes articulaires
L’usage le plus répandu de par le vaste monde, réserve le terme arthrodèse double aux fusions 2 et 3, ci-dessus.
Notons que la « triple arthrodèse à la française » fut aussi surnommée « double » en ne comptant qu’une facette articulaire au calcanéum sous le talus….
La fusion peut réaliser tantôt une arthrodèse in situ, assez simple à obtenir.
Mias tantôt, quand le réalignement du pied est indiqué, la technique peut être beaucoup plus difficile.
L’arthrodèse triple est indiquée tant pour corriger
Cette gène est bénigne mais peut entrainer des douleurs lancinantes, et rendre le chaussage très difficile (botte de chasse en Guadeloupe).

Mini oeil de perdrix "albinos"...
Il s’agit d’un conflit entre deux (ipps) de petits orteils voisins, avec une irritation prolongée de la peau qui s’épaissit.
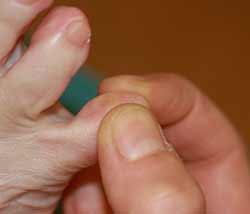
Soft corn or hard corn ?
Les soins de pédicurie seraient dit-on, efficaces, mais il faudrait rester prudent: l’os et l’articulation ne seraient jamais très loin.
Le risque serait l’infection, volontiers inaperçue au début, puis sécurité sociale et CMU obligent, volontiers longtemps masquée sous antibiotiques majeurs…
On pourrait aussi protéger la zone sensible par un pansement ou un manchon en silicone… à la chasse !
Au cas où les douleurs résisteraient à ces traitements, une opération est indiquée.
Par une courte incision, certains enlèveraient la petite saillie osseuse qui serait habituellement en cause, « souvent dans le cadre d’une arthrose ».
Notre expérience locale : les conflits entre interphalangiennes proximales (4 et 5) avec « œil de perdrix » (magnifiques : gris sur fond brun) semblent aussi rares que violents en Guadeloupe : chasseur, moun bwa et coureur de forêts et mornes.
Sous anesthésie locale, la construction d’une syndactylie partielle pour masquer ces ipps hostiles en miroir (normales…) fait merveille et la chasse en botte est reprise sans limites…
Venant il y a qqes semaines d’opérer ici une (aussi exceptionnelle : 3 cas locaux personnels en 25 ans) tumeur à cellules géantes du deuxième métatarcarpien avec revue de la littérature, l’observation suivante m’a paru des plus intéressantes : même incertitude, même décision.
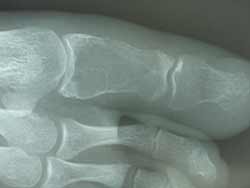
Douleur après trauma minime...
La radio initiale
Elle montre une lacune phalangienne, avec peut-être quelques signes de remaniement fracturaire.
Une immobilisation est décidée devant ce probable chondrome bénin qu’on projette de greffer ensuite…
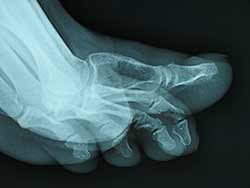
Douleur et lacune toujours là...
Les douleurs s’aggravent.
La radio montre que la lacune progresse rapidement.
Est décidée une biopsie respectant toutes les règles:
La corticale est soufflée et pellucide…
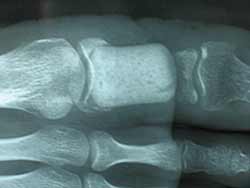
Espaceur ou gabarit ou "spacer" ??? en "ciment" !
On s’abstient de toute greffe d’emblée mais on réalise un « spacer » en « ciment ».
L’histologie précise (confirme ?) alors qu’il s’agit d’une tumeur à cellules géantes intra-osseuse.
Ces tumeurs seraient strictement bénignes mais présenteraient une agressivité locale importante, et un potentiel d’essaimage pulmonaire…
Ici, le bilan d’extension est négatif.
Dans ces conditions, l’exérèse est large des tissus pouvant contenir un reliquat tumoral.
Cela oblige à sacrifier les articulations métatarso-phalangienne et inter phalangienne.
L’histologie confirme la présence de foyers résiduels dans ces zones.
La recoupe passe en tissu sain.

Autogreffe iliaque et arthrodèses mp et ip et grande vis...

Ablation de matériel
Avec quelques péripéties (chute, choc direct…), la greffe est consolidée des deux côtés.
On enlève le matériel…

La fonction est excellente, sans douleur
Cette jeune fille refait du sport, se chausse comme elle aime, elle n’a pas mal.
Elle a commencé ses études de médecine.
Classé dans Main / Membre supérieur, Oncologie, Pied & Cheville
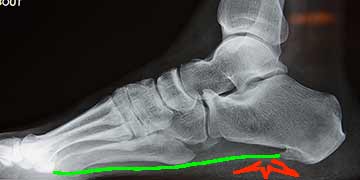
Gwo bonda et radio inutile...
Cette « plantar fasciitis » est malheureusement plus et mal connue sous le nom d’« épine calcanéenne », ce qui souligne la malsaine mais réelle et coûteuse (20 milliards d’euros de déficit en 2009…) primauté d’examens radiographiques invasifs non écologiques sur la clinique de bon papa…
Cette « fasciite » ou aponévrosite serait, à tout le moins, aux Antilles, un motif de plus en plus fréquent de consultation avec la sédentarisation croissante des masses populaires si tant est vrai qu’écrans + volant => gwo bonda et jumeaux courts….
On parle aussi de talalgie plantaire.
Les douleurs siègent à la plante du pied, vers le talon.
Typiquement, on a mal le matin en se levant et les premiers pas sont difficiles.
Puis les choses s’arrangent après un temps de dérouillage.
En fin de journée, on sent la fatigue et une lourdeur dans le pied.
On se « repose » devant la télé (la t’lé, c’est moins fatigant à prononcer…), et de nouveau on a très mal quand (si…) on se lève.
La nuit amènerait un soulagement, mais pas toujours…
Tout cela serait lié à la mise en tension (et à l’engorgement veineux ?) de l’aponévrose plantaire, toile résistante qui « ferait la corde » de la voûte plantaire et l’empêcherait de s’affaisser (en vert sur l’inutile, routinière et coûteuse radio).
Vers l’avant, l’aponévrose a des terminaisons tendineuses vers les fléchisseurs des orteils.
En arrière au contraire, elle a pour origine une zone assez limitée du calcanéum (lui-même verrouillé par Achille, Soléaire et Jumeaux biarticulaires), et c’est cette « origine » sur un calca (trop ? verrouillé) qui serait douloureuse.
La traction sur cette insertion d’origine du Court Fléchisseur Plantaire pourrait, dit-on, entrainer sa calcification, avec à l’incontournable « radio » (routine remboursée) l’aspect d’une épine (d’où le nom)… dans le pied de la Sécu (album de la comtesse).
Mais ce ne serait pas cette calcification qui ferait mal, ce serait la tension sur l’aponévrose.
Il n’y aurait donc aucune raison d’opérer l’épine et pourtant certains sujets que j’avais refusé d’opérer (faute de temps…) ont été très satisfaits d’être opérés sans retard par d’autres opérateurs (chirurgiens ?) pressés….
Par contre, sans « couper », il faudrait donc soulager la tension, ce que le patient ferait spontanément en marchant sur le bord externe du pied.
Le traitement de « fond » (on le touche dans ce cas) reposerait donc sur une semelle (trop bon bizness), qui soutiendrait la voûte et replacerait le pied en bonne position (laquelle ?).
D’autant qu’on ( ?) constaterait fréquemment un affaissement de la voûte, dans un contexte de variation ( !, ?) hormonale (grossesse, ménopause) ou de prise de poids.
Une à trois infiltrations permettraient, dit-on, de passer le cap douloureux si nécessaire.
Radiothérapie, « lithotripsie » seraient aussi encore en vogue en 2009.
Dans les cas rebelles à tous ces changements répétés, illogiques et coûteux de « trains de pneus », je conseille une étude du « parallélisme » en particulier au niveau de la forme (souplesse + puissance) des Jumeaux biarticulaires et volontiers rétractés au volant ou devant les écrans.
Enfin, à Jumeaux souples, les saphènes internes seraient parfois siège de reflux majeur et les talalgies (à radios « normales » sans épine) auraient alors fait volontiers consulter le psy et descendre les escaliers en marche arrière pendant des années… avant la crossectomie salvatrice bilatérale (sous AL…).
Rarement, il pourrait s’agir (chez l’homme surtout), d’une forme de début d’un rhumatisme particulier.
Aux dernières nouvelles, l’assouplissement sélectif du Court Fléchisseur Plantaire « marcherait » encore moins mal (plus régulièrement) que celui des Jumeaux…
Je propose de longue date les échelles et scores suivants : ils permettent de rendre plus objectives les signes cliniques des sujets examinés.
Ils sont utiles pour établir une étude de cas et surtout pour suivre l’évolution au cours d’un traitement et/ou avant et/ou après une intervention chirurgicale.
Les échelles suivantes sont applicables à diverses pathologies tant du membre supérieur, inférieur que du rachis.
Testing global destiné à estimer la force musculaire. Il concerne tant les pathologies musculaires et tendineuse traumatiques et microtraumatiques que neurologiques.
Ce testing se fait de façon analytique, chaque muscle étant testé séparément.
Le testing consiste en une contraction contre résistance.
Voir aussi « examen clinique en médecine du sport »…
0 = Aucune contraction.
1 = Contraction visible n’entraînant aucun mouvement.
2 = Contraction permettant le mouvement en l’absence de pesanteur.
3 = Contraction permettant le mouvement contre la pesanteur.
4 = Contraction permettant le mouvement contre la résistance.
5 = Force musculaire normale.
Evaluant le retentissement fonctionnel des tendinopathies, elle concerne tous les tendons.
– stade 1 : Douleurs du tendon survenant après des activités sportives et cédant facilement au repos.
– stade 2 : Douleurs survenant en début de l’entraînement pour réapparaître à la fatigue.
– stade 3 : Douleurs permanentes à l’effort sportif nécessitant l’arrêt de ce dernier ou empêchant la pratique de l’entraînement (Stade 3A).
Ces douleurs peuvent s’intensifier pour devenir permanentes et chroniques persistant lors de la vie quotidienne (Stade 3B) .
– stade 4 : Rupture du tendon.
Le score de Constant évalue le handicap posé par une affection de l’épaule. Assez complet, il prend en compte et les plaintes du patient et les éléments objectifs de l’examen clinique.
Côté sur 100 points, plus il est proche de 100 plus faible est le handicap.
1. Douleur de l’épaule dans la vie courante.
pas de douleur = 15 pts.
douleurs aux efforts importants = 10 pts.
douleurs aux efforts minimes = 5 pts.
douleurs permanentes = 0 pt.
2. Degré de la douleur.
entre 0 et 15 pts. ( 0 = douleur très sévère).
1. Handicap lors de l’activité professionnelle ou quotidienne. entre 0 et 4 pts. ( 0 = limitation sévère).
2. Handicap lors de l’activité sportive ou de loisir. entre 0 et 4 pts. ( 0 = limitation sévère).
3. Perturbation du sommeil par la douleur.de 0 à 2 pts. ( 0 = perturbation sévère).
4. Niveau d’utilisation raisonnable du bras.de 2 à 10 pts. (ceinture=2pts; xyphoïde=4pts; cou=6pts; tête=8pts; au dessus de la tête=10pts).
0°- 30° = 0 pt.
31°- 60° = 2 pts.
61°- 90° = 4 pts.
91°-120°= 6 pts.
121°- 150° = 8 pts.
> 150° = 10 pts.
2. Abduction (même cotation que pour la flexion).
3. Rotation externe.
main derrière la tête, coude en avant = 2 pts.
main derrière la tête, coude en arrière = 4 pts.
main sur la tête, coude en avant = 6 pts.
main sur la tête, coude en arrière = 8 pts.
élévation complète depuis le sommet de la tête = 10 pts.
4. Rotation interne. Face dorsale de la main au niveau
de la cuisse = 0 pt.
de la fesse = 2 pts.
du sacrum = 4 pts.
de L3 = 6 pts.
de T12 = 8 pts.
de T7 = 10 pts.
Pour la mesure de la force musculaire, on étudie l’abduction active lors du port de poids (2Kg = 2 pts.).
Le WOMAC est axé sur trois items :
Il existe 2 façons de répondre aux questions :
soit par l’échelle de Lickert avec 5 réponses possibles (nulle = 0 ; minime = 1 ; modérée = 2 ; sévère = 3 ; extrême = 4),
soit par une échelle visuelle analogique de 100 mm.
1. Lorsque vous marchez sur une surface plane ?
2. Lorsque vous montez ou descendez les escaliers ?
3. La nuit, lorsque vous êtes au lit ?
4. Lorsque vous vous levez d’une chaise ou vous asseyez ?
5. Lorsque vous vous tenez debout ?
1. Quelle est l’importance de la raideur de votre articulation lorsque vous vous levez le matin ?
2. Quelle est l’importance de la raideur de votre articulation lorsque vous bougez après vous être assis,
couché ou reposé durant la journée ?
1. Descendre les escaliers ?
2. Monter les escaliers ?
3. Vous relever de la position assise ?
4. Vous tenir debout ?
5. Vous pencher en avant ?
6. Marcher en terrain plat ?
7. Entrer et sortir d’une voiture ?
8. Faire vos courses ?
9. Enfiler collants ou chaussettes ?
10. Sortir du lit ?
11. Enlever vos collants ou vos chaussettes ?
12. Vous étendre sur le lit ?
13. Entrer ou sortir d’une baignoire ?
14. Vous asseoir ?
15. Vous asseoir et vous relever des toilettes ?
16. Faire le ménage » à fond » de votre domicile ?
17. Faire l’entretien quotidien de votre domicile ?
Etabli par des orthopédistes de la société française de médecine et chirurgie du pied (SFMCP), il s’agit d’un score sur 100 points qui reprend les critères classiques que sont
la douleur (45 pts),
la mobilité (15 pts) et
la fonction (40 pts),
mais en intégrant entre autre l’analyse quantifiée des possibilités de marche, notamment en terrain irrégulier, de station unipodale passive et dynamique ou la présence d’une laxité ligamentaire.
Il évalue les possibilité d’utilisation de la cheville et du pied au cours de pathologies aussi diverses qu’
arthrose,
fracture articulaire,
L.O.D.A.,
laxité chronique,
rhumatisme inflammatoire,
traitées ou non, arthrodèse, prothèse de cheville.
absente : 45
légère (traitement épisodique) : 30
moyenne (antalgique
permanent) :15
majeure : 5
spontanée, nocturne : 0
non nécessaire : 3
occasionnel (1 canne) : 2
permanent (1 ou 2 cannes) : 0
illimité : 8
> 1 km : 7
< 500 m > 1 km : 5
vie courante : 0
normale : 4
difficile ou appréhension : 2
impossible : 0
marche et course normales : 4
marche normale : 3
boîterie légère : 2
boîterie modérée : 1
boîterie invalidante : 0
pas d’inst., chaussage normal : 3
sensation d’inst. et/ou entorse, ou chaussage haut nécessaire : 2
instabilité majeure : 0
normale : 3
rampe : 2
marche à marche : 1
impossible : 0
normale : 3
rampe : 2
marche à marche : 1
impossible : 0
> 40° : 15
< 40 > 30° : 13
< 30 > 20° : 10
< 20 > 10°: 5
< 10°: 0
Station unipodale genou en extension Laxité
élévation pointe dix fois de suite : 10
élévation pointe cinq fois de suite : 8
station pointe seulement maintenue: 5
station pointe impossible,stabilité à plat : 3
station pointe impossible, pas de stabilité : 0
présente : 0
nulle : -2
équin présent : -5
nulle ou symétrique au côté contro-latéral : 2
anomalie par rapport au côté contro- latéral : 0
Cette échelle évalue le retentissement fonctionnel des traumatismes du pied.
Plus facile d’utilisation que l’échelle SFMCP, elle est beaucoup moins complète et n’est basée que sur les plaintes du patient.
0 = aucune plainte.
1 = limitation partielle ou inconfort lors de la pratique sportive.
2 = impossibilité de pratiquer des sports avec impact du pied au sol, d’un travail en position debout permanente. Utilisation fréquente d’antalgiques.
3 = marche limitée. Utilisation occasionnelle d’une aide (canne, béquille).
4 = importante difficulté à la marche. Utilisation fréquente d’une aide. travail assis exclusif. Utilisation quotidienne d’antalgiques.
5 = utilisation d’un fauteuil roulant ou de béquilles en dehors du domicile. Travail sédentaire au domicile possible.
6 = utilisation d’un fauteuil roulant ou de béquilles en permanence. Utilisation quotidienne d’antalgiques.Douleur mal contrôlée.
Classé dans Epaule / Coude, Médecine du Sport, Pied & Cheville
Vous devez être connecté pour poster un commentaire.