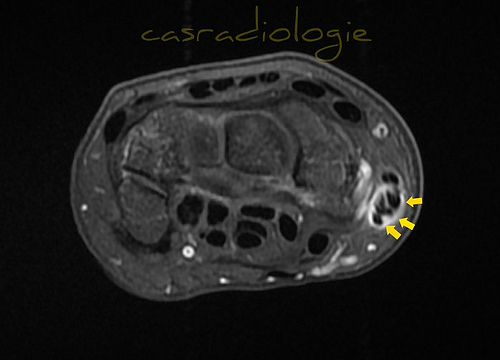
IRM en préopératoire pour De Quervain ???
Si pour le diagnostic de la ténosynovite de de Quervain, l’IRM EST UN LUXE (honteux), ses images n’en serait pas moins explicites : hypersignal des gaines synoviales et individualisation de multiples terminaisons tendineuses distales du long abducteur du pouce.
Plus de terminaisons tendineuses (?), plus de volume (?) , plus de risques de conflit, dans la ou plutôt LES poulieS du retinaculum.
Deux des terminaisons tendineuses seraient « malades »… à l’IRM !
Plus « productif » serait l’IRM dans les exceptionnels « échecs de la chirurgie »…
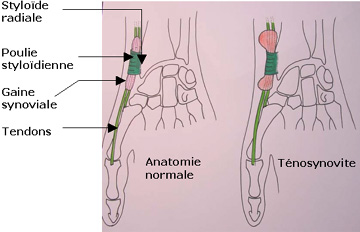
C'est là que ça coince ! Baby wrist or NOT !
Ténosynovite de De Quervain
L’inflammation de la gaine synoviale entourant deux tendons allant au pouce (long abducteur et court extenseur), est bien une ténosynovite.
En Guadeloupe, cette ténosynovite décrite en 1895 en Suisse, serait plutôt plus fréquente qu’en Europe, touchant volontiers la femme après mais aussi avant 40 ans (baby wrist), les Noirs un peu plus que les Blancs (laxité constitutionnelle en rétropulsion du pouce ?).
Les deux tendons cheminent sous la même poulie fibreuse, au bord externe du poignet, au contact de la pointe de l’extrémité du radius (styloïde).
L’inflammation débuterait volontiers pour certains à l’occasion d’un changement d’activité (French ? West Indian « baby wrist »), d’un choc ou d’une utilisation inhabituelle (French ? West Indian « baby wrist »),.
Les tendons et leurs gaines augmenteraient ( ?) de volume dans la poulie qui serait inextensible ou mieux qui calcifierait petit à petit son « toit »…
Les frottements augmenteraient donc et l’inflammation s’auto-entretiendrait…
Traitement
De tous les « traitements » médicaux, la rééducation avec massages, les anti-inflammatoires et les attelles d’immobilisation (orthèses), seules les seules infiltrations locales de cortisone, auraient volontiers un effet favorable et pas toujours passager : en cas de lésion bilatérale (baby wrist), le côté « ancien » est opéré, le côté tout récent est infiltré….
Persistance des douleurs et gêne fonctionnelle aggravée, font il est souvent raisonnable d’opérer, chez des sujets (femmes en règle) dont la gène est volontiers ancienne, « non diagnostiquée »….
L’intervention chirurgicale serait proposée en règle sous anesthésie locale, sans garrot.
L’opération consisterait, par une incision appropriée (transversale dans le pli d’inclinaison radiale), à agrandir, la poulie styloïdienne, et à restaurer leur place aux tendons en supprimant toute friction avec la gaine fibreuse.
Quant à la gaine synoviale, ce n’est que si elle est nettement malade (synovite), qu’elle est retirée (synovectomie).
Suites opératoires
Après l’opération, contrairement à la chirurgie de décompression du médian au poignet, une attelle ne paraît pas indiquée, immobilisant inutilement dans ce cas poignet et base du pouce.
Les fils sont ôtés avant le 8 ème jour, et là me paraissent encore un peu grotesques le port d’une attelle de nuit pendant encore 1 mois, et la défense de faire de gros efforts manuels pendant plusieurs semaines, tout en autorisant l’ordinateur (?)…
La routine de masser la cicatrice avec une crème tous les jours pour l’hydrater et l’assouplir paraît aussi bien un peu ridicule, même si transversale, l’abord cutané dans le pli expose moins à l’hypertrophie observée après abord longitudinal.
Risques liés à l’intervention
Chirurgie « simple », les résultats sont habituellement et régulièrement bons.
Comme pour toute intervention chirurgicale, des complications sont toujours possibles :
L’infection et les hématomes, comme la luxation des tendons, sont encore inconnus dans ma série.
Sensibilité persistante de la cicatrice, longtemps, avec parfois des fourmillements au dos de la main ou des doigts : un petit nerf sensitif situé à l’endroit de l’ouverture, parfois déjà irrité avant l’opération (Wartemberg) pourrait dit-on être comprimé sous la cicatrice ou étiré par des écarteurs un peu rudes…
Avec la très rare lésion accidentelle de ce nerf lors de l’opération, persisteraient des séquelles douloureuses pouvant amener à une réintervention…
Quant au tableau de main gonflée, douloureuse, avec transpiration puis raideur, il correspondrait à une « algodystrophie »…
Complication invalidante, chez des opérés en règle peu coopérant (ne mobilisent pas leurs doigts à fond et ne surélèvent pas bien la main au cours des 48 premières heures), il faut prévenir cette évolution (suivi intensif, pas d’écharpe, pas de tabac, voire abstention…) plutôt que de se retrouver dans le cadre mal défini d’un traitement médical de rattrapage souvent sur plusieurs mois pour une indication opératoire initiale finalement discutable chez un sujet non ccopérant, voire revendicateur…
Cet article ou post du blog ne constitue qu’un aspect des renseignements à fournir, il n’est pas exhaustif et n’est fait que pour compléter ce qui vous aurait été dit en consultation.
Ce post ne se substituerait en aucun cas aux informations plus complètes que vous pourriez obtenir sur les différents sites de Sociétés Savantes (PubMed, etc.).





Vous devez être connecté pour poster un commentaire.